内視鏡下椎間板切除術の治療の進め方は?【腰椎椎間板ヘルニア】
[内視鏡下椎間板切除術] 2014年10月28日 [火]
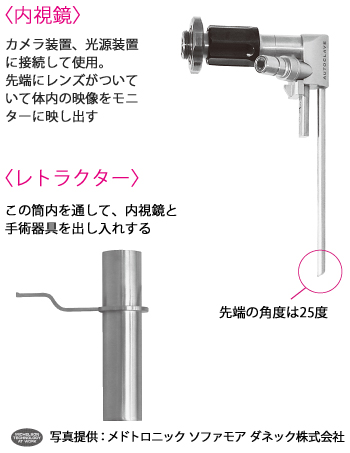
ヘルニアのある位置、内視鏡を挿入する位置の確認が重要なポイントです。円筒内の狭い空間で、ヘルニアの取り残しや神経の損傷がないように、注意深く進めます。
位置の誤認がないように慎重に位置決めを行う
MEDでは、全身麻酔で、患者さんはうつぶせの姿勢をとります。
MEDを行うにあたっては、いくつかの注意点がありますが、操作をするためのレトラクターをどこに挿入するかが、一つの大きなポイントです。私自身はこの過程を最も慎重に、時間をかけて行っています。腰椎のヘルニアが圧迫している箇所を間違えないように、X線透視によって、注意深く確認します。位置が確認できたら、皮膚ペンでマーキングします。
このときに、どこにカメラを挿入するのが最もよい視野を得られ、ヘルニアを切除しやすいかも考えて、位置決めをすることが大切です。そのためには、手術前に患者さんの腰椎の画像をもとによく検討を重ね、計画を立てておくようにします。
なお、ときに、患者さんの訴える症状と、画像上の情報とが一致しない場合があります。たとえば、患者さんがももの裏側にしびれや痛みが走るといっているのに、ヘルニアの位置が、その症状をもたらす神経根とは、ずれて見えるといったことがあるのです。このような場合は、選択的神経根ブロックを行って確認する必要があるため、われわれの施設では検査入院してもらうことにしています。
人さし指を筋肉の間に入れて円筒形の器具の通り道を作る
マーキングを終えたら、その位置に約2cmの皮膚切開を加えます。切開位置は、ヘルニアのある椎間板の位置で、背中の中央より1cmほど外側になります。次に、レトラクターを挿入する予定の位置に沿って、切開部分から筋肉と筋肉の間を通して椎弓(ついきゅう)まで指を差し込み、じかに触って位置を確認します。これをフィンガーナビゲーションといい、筋肉を裂くことなく、手術部位に到達する手法です。
フィンガーナビゲーションののち、ダイレーターという筒状の器具で挿入口を徐々に広げていきます。この器具は、直径の違うものが数本あって、細いものから順に外側にかぶせて挿入していき、レトラクターが入るだけの大きさまで切開部を広げます。最後に、円筒形のレトラクターを差し込みます。内視鏡やそのほかの手術器具はレトラクターを通して挿入し、筒状の空間で操作し、手技を進めます。
その都度視野を確認し、取り残しは入念にチェック
レトラクターを所定の位置に挿入・固定し、そこに内視鏡を入れると、モニターに映像が映し出されます。先端に約25度の角度がついた斜視鏡と呼ばれる内視鏡を使用し、真上から見るよりやや斜めに見えるので、目標となる椎間板、椎弓がきちんと見える位置に挿入されているかどうか注意が必要です。
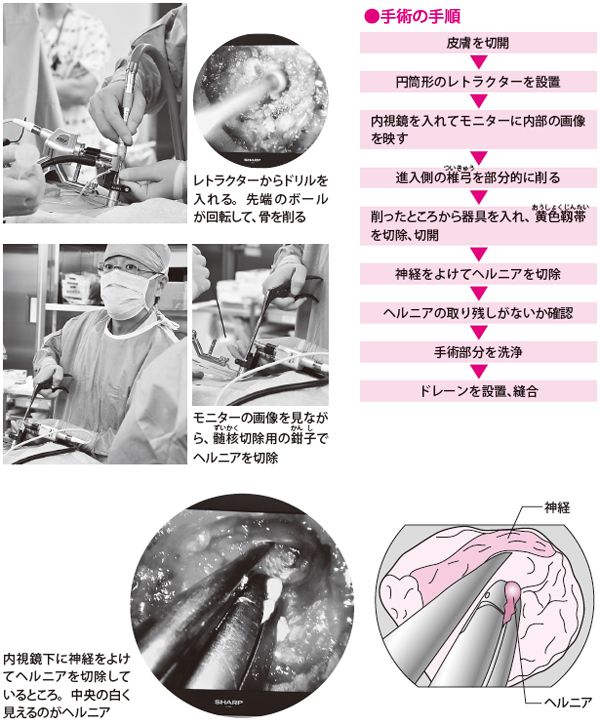
まず、骨を削る手術器具を入れて、必要な分だけ椎弓の骨を削り、脊柱管内に入ります。さらに黄色靱帯(おうしょくじんたい)を切除したり、切開したりすると、馬尾を包む硬膜(こうまく)、神経根が見えてきます。神経根をよけて、その奥にあるヘルニアを確認します。
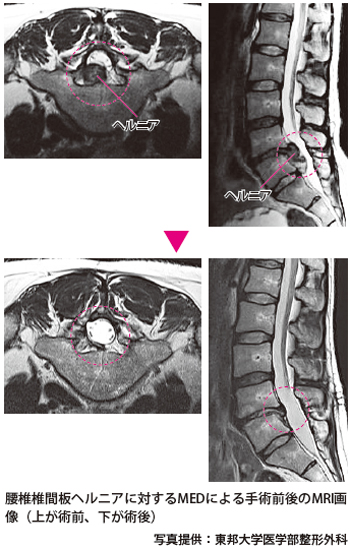
ヘルニアが確認できたら、神経根にはくれぐれも傷をつけないように注意しながら、ヘルニアの切除を始めます。ヘルニアは椎間板内部の髄核(ずいかく)が圧力で押し出されているものなので、神経根をよけると盛り上がるようにして出てきます。生理食塩水を入れて加圧洗浄をくり返しながら、取り残しがないように念入りに切除します。手術前の画像で得られた情報に照らし合わせ、実際のヘルニアの切除量が十分であると確信できるまで、必要に応じて、髄核切除用の鉗子(かんし)、ボールプローブなどの器具を使って根気よく取り除き、神経根への圧迫がなくなり、本来の位置に戻っていることを確認します。
この間、バイポーラー(高周波の電気により、切開や止血を行う手術器具)で止血しながら行うので、ほとんど出血はみられず、あってもせいぜい数ml程度で収まります。
最後に、改めて、十分な洗浄と止血を行ったら、傷の中に血液がたまらないように体外に排出する管(ドレーン)を設置します。筋膜や皮下組織、皮膚を縫合し、手術終了となります。
手術時間はおよそ1時間弱です。
痛みがなくても3カ月は運動禁止、コルセットを着用
| 入院 手術前日 |
・手術前検査 ・手術内容の説明 |
|---|---|
| 手術当日 | ・0時以降食、5時以降飲水禁止 ・点滴開始 ・手術室に入る。麻酔開始 ・手術 ・ベッド上安静 ・血栓防止のフットポンプをつける ・排尿は管で、排便はベッド上で |
| 術後1日目 | ・フットポンプをはずし、弾性ストッキング着用 ・腸が動けば飲食可 ・コルセット着用で、ベッド上で寝返り、座ることができる ・コルセット着用で、歩行器で歩行可 ・尿の管を抜く。トイレ排尿、排便可 ・ドレーンを抜く |
| 術後2~6日目 | ・点滴終了(2日目) ・自立歩行可(2日目) ・傷の状態に応じ下半身シャワー |
| 退院 術後1週間 |
・抜糸後退院 ・次回外来予約 ・約3カ月間コルセット着用 |
手術当日はベッド上で安静を保ちます。翌日から歩行を開始し、出血が少なければ、ドレーンは抜きます。通常は1週間後に抜糸を行い、問題がなければ退院となります。手術前日の入院なので、入院期間は、約9日間です。
なんらかの事情により、早めの退院を希望する場合は、手術後4~5日目に退院ということも可能です。これまでで最も入院期間が短かった患者さんの一人に、月曜日に手術をして木曜日に結婚式に出席したという方がいました。
短期で退院する患者さんを含め、手術後の注意点は、腰に負担がかかるような動きはしないことです。これは必ず守ってもらわなくてはなりません。厳重に注意をするのは、それくらい手術後の痛みが軽く、治ったと思って、つい無理をしてしまう患者さんが少なくないからです。事務職であれば、もちろん、すぐに仕事に復帰してかまいませんが、肉体労働の場合には、しばらくようすをみてもらいます。
コルセットの着用と運動の禁止は、3カ月間を目安にしています。頻度は多くありませんが、手術後の合併症として注意を要するのは、血腫(けっしゅ)と感染です。
2年以内の再発が多いため、この間は徹底して検診を行います。手術の1カ月後に受診してもらい、痛みやしびれが残っていないか、違和感はないかなど、問診を中心に経過を確認します。3カ月後の検診が済んでから手術後2年までは半年ごとに来てもらい、その後は1年に1回の受診になります。
しびれなど残る症状もある。回復の経過は気長に
| 全身麻酔 |
| 手術時間 ―――――― 1時間弱 |
| 入院期間 ―――――― 約9日間 |
| 費用―手術費用約10万円、入院、検査等を含め20~25万円程度(健康保険自己負担3割の場合。ただし、高額療養費制度の対象のため、実際の自己負担額はさらに低い) |
*費用は2013年1月現在のもの。今後変更の可能性がある。
手術後の傷の痛みが小さいのは、筋肉への損傷が少ないためと考えられています。それとともに、痛みを感じる知覚神経は骨を覆う骨膜の表面に豊富であり、骨の表面から筋肉をはがして行う従来のラブ法では、MEDより痛みが残るといわれています。また、術後の痛みや炎症の度合いは、炎症性物質の分泌量などから知ることができます。ラブ法に比較し、MEDのほうが軽くなっていることが動物実験により明らかになっています。
手術後の症状のとれ方については、手術前の神経の傷み方によります。特に、しびれや筋力の低下などについては、手術後数カ月では完全には回復しない場合もあります。これは、患者さんの手術に対する期待度ともかかわっています。実際には、手術前より改善していても、症状が完全に消えてしまうと期待している患者さんにとっては、少しでもしびれなどが残っていると、期待はずれに思えてしまうようです。
圧迫される時間が長く、損傷がひどかった神経だと、すっかり元どおりになることは難しく、時間の経過とともに少しずつ回復してはいきますが、ちょっとしたしびれなどの症状は残ってしまうこともあります。手術後の定期検診では、患者さんの症状を聞きながら、不安や不満を取り除くために、こうした神経の回復の経過について、詳しく説明するようにしています。
医師の技量に左右される術式。経験を積んだ認定医のもとで
患者さんにとってより体への負担が少ない手術を目指すことは当然です。同時に、手術手技を安全に遂行することがわれわれ医師の義務でもあります。
MEDは、こうした安全の保証がより厳格に求められる手術法であり、術者の技量が問われます。MEDが安全で、しかも負担の少ない手術として行われるためには、平面的なモニター画像を頭の中で三次元の立体に置き換えられる解剖学的な知識が不可欠です。さらに、狭い筒状の空間で器具を操作しながら、今、自分がどの部分を触っているのか、どのくらいの力がそこに加わっているのか、などを熟知していることが必要となります。
現在、一定の件数を受験資格として自らの技術を審査してもらう技術認定医の制度が設けられています。MEDは、そうした審査を通過した認定医のもとで受けるのが望ましいと考えます。また、MEDの技術の基礎は、やはり、ヘルニア切除の基本となる従来のラブ法の習得であることを、改めて確認しておきたいと思います。

高橋 寛 東邦大学医療センター大森病院整形外科教授
1964年東京生まれ。88年東邦大学医学部卒業。同大医学部付属大森病院整形外科等を経て、98年から1年間、米国カリフォルニア大学(UCSF)留学。2004年東邦大学医療センター大森病院整形外科講師、09年同准教授、11年同教授、脊椎脊髄病診療センター長、12年任用換えにより東邦大学医学部整形外科教授。
(名医が語る最新・最良の治療 腰部脊柱管狭窄症・腰椎椎間板ヘルニア 平成25年2月26日初版発行)