関節リウマチについてのQ&A集(聖マリアンナ医科大学尾崎承一先生)
[Q&A] 2014年4月03日 [木]
Q&A集 目次
関節リウマチの診断基準って?
最初の診断で、「関節リウマチではないが可能性がある」といわれました。どうしたらいいでしょうか。
関節リウマチかどうかは診断基準によって決まります。
これは7項目中何項目当てはまるかをみて、4項目以上だと関節リウマチ、3項目以下だと今のところは関節リウマチではない、となります。
では、関節が1個だけ腫(は)れている人は、はたして関節リウマチではないのか、というと必ずしもそうではないことが研究で明らかになっています。診断基準に満たない人(未分類関節炎:Undifferentiated Arthritis[UA]といいます)の予後を調査したところ、とくに抗CCP抗体が陽性の人は陰性の人より約28倍も関節リウマチの発症率が高いことがわかったのです。
このことから、診断基準を満たしていない人(痛みのある関節の数が少ない、対称性ではない、リウマトイド因子が陰性など)への対応が非常に重要であるとされ、たとえその時点で関節リウマチと診断されなくても、明らかに感染症が原因の関節炎ではないことがわかっている場合、3カ月に1回の割合で定期的に検査を行い、関節リウマチであると診断されたら、すぐに抗リウマチ薬の服用を始めることが大切です。
関節リウマチの診断基準
- 1. 朝のこわばり、少なくとも1 時間(6週間以上)ある
- 2. 3つないしそれ以上の関節腫脹(しゅちょう)が(6週間以上)ある
- 3. 手関節、MCP関節(中手指節間関節)またはPIP関節(近位指節間関節)の腫脹が(6週間以上)ある
- 4. 対称性の関節腫脹が(6週間以上)ある
- 5. 手におけるX線変化
- 6. 皮下結節(リウマチ結節)がある
- 7. リウマトイド因子が認められる
以上7項目のうちで4項目以上を満たしていれば、関節リウマチと診断してよい。(アメリカリウマチ学会 1987年改訂版より作成)
リウマトイド因子とは?
リウマトイド因子とはなんでしょうか。
関節リウマチの血液検査の項目のひとつに、「リウマトイド因子」検査があります。
リウマトイド因子とは、自己抗体のひとつ(抗IgG抗体)で、関節リウマチの患者さんの血液中にはとくによくみられることから、血液中のリウマトイド因子の量を調べることで、関節リウマチかどうかを診断するのに役立てます。
一般的には50単位より上だと陽性とされています。
ただし、リウマトイド因子は、関節リウマチの患者さんでも20%ぐらいは陰性になりますし、健常な人でも5%ぐらいは陽性になることがわかっています。
リウマトイド因子は関節リウマチの人の80%の血液中にみられる自己抗体
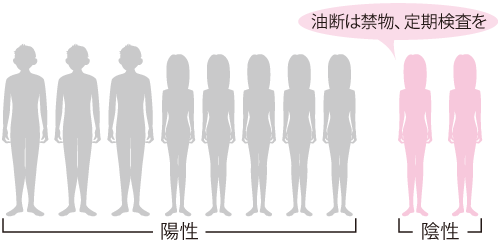 関節リウマチでも、検査でリウマトイド因子が陰性になることがある
関節リウマチでも、検査でリウマトイド因子が陰性になることがあるリウマトレックスが優先的に用いられる理由は?
優先的にリウマトレックス(一般名メトトレキサート)を使う理由はなんですか。
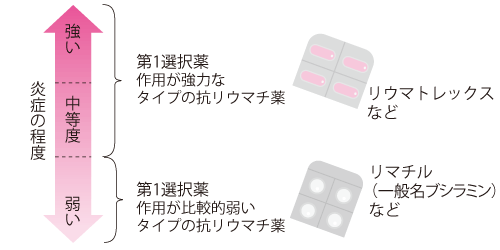
現在、抗リウマチ薬といわれている薬のうち、もっともエビデンス(たくさんの患者さんに使った前向きの臨床試験で、その効果が裏づけられている状態)がある薬が、リウマトレックスです。したがって、一般的には関節の炎症が中等度以上である場合は、第一選択薬として効き目の強いリウマトレックスを使っていきます。
関節の炎症がおさまっている(疾患活動性が弱い)ときは、リウマトレックスより効き目が弱い抗リウマチ薬を使いますが、それで効果がみられないときは、やはりリウマトレックスにかえることが多いといえます。
リウマトレックスが第1選択薬
リウマトレックスを使えないのはどんな時?
リウマトレックスを使えないといわれたのですが・・・。
抗リウマチ薬のリウマトレックスの副作用のひとつに、「間質性肺炎」という肺の病気があります。ややこしいのですが、薬の副作用ではなく、関節リウマチの合併症としても間質性肺炎をおこすことがあり、すでに関節リウマチ由来の(関節リウマチによっておこった)間質性肺炎を患っている場合は、リウマトレックスを使わないのがふつうです。そのほかに肝機能障害を患っている人や、腎(じん)機能が低下している人にもあまり用いられません。
また、炎症が比較的おさまっている(疾患活動性が弱い)ときも、最初から使うことはあまりありません。
高価な生物学的製剤の公的な補助は?
高価な生物学的製剤には公的な補助がありますか。
生物学的製剤のレミケード(一般名インフリキシマブ)は、1回当たりの薬の費用は約22万円で、自己負担は約6万6000円(自己負担額が3割の場合)。8週間に1回ずつ治療を受けると、年間にかかる費用は約40万円にものぼってしまいます。
また、エンブレル(一般名エタネルセプト)の場合は4週間で約3万6000円、年間にかかる費用は約43万円です。これは薬の費用だけなので、このほかに診察代や、検査の費用、ほかの薬を併用している場合はその薬代もかかってしまいます。
これに対し、公的な補助として、「高額療養費制度による負担軽減措置」があり、一部の治療費を還付してもらえる可能性があります(収入や年齢によって受けられない場合もあります)。また、身体障害者手帳の1級と2級を持っている人は、全額返還してもらえます。
人工関節の耐用年数は?
手術をした場合、人工関節はどれくらいもちますか。
変形した関節を人工物にかえる人工関節置換術は、関節リウマチでは重要な治療のひとつです。ただ、それがどれくらいもつのかという点に不安を覚える人も少なくないでしょう。
人工関節の素材の向上、デザインの改良、手術手技の進歩などによって、人工関節の耐久性は飛躍的によくなっています。現在使用されているものであれば、人工ひざ関節、人工股(こ)関節では20年以上の耐久性が期待されています。したがって、かつては65歳以上の人が適応となっていましたが、今は20代、30代の人たちにも必要があれば人工関節置換術を行う方向になっています。
炎症がない状態の治療方法は?
関節リウマチ歴が長く、「今は変形があるものの、炎症はない」状態です。このときの治療はどうなりますか。
たしかに15年、20年と関節リウマチを長く患っている人で関節に変形がある場合、痛みはあるのに関節に炎症がみられないということがよくあります。こういうときは炎症を止めることを目的とする抗リウマチ薬などを使っても、痛みには効きませんし、変形がそれで治るわけでもありません。
その場合、リハビリテーションを中心とした治療を行っていくことになります。
関節リウマチは遺伝する?
関節リウマチは遺伝しますか。
関節リウマチになりやすい遺伝子は複数あり、それらのすべてを、親から子へ引き継ぐ可能性は、(ゼロではないものの)きわめて低いようです。また、遺伝子を引き継いだからといって、必ずしも発症するとは限りません。
たとえば一卵性双生児は、遺伝的にまったく同じですが、その一方が関節リウマチになったとしても、もう一人が関節リウマチになる割合は、10~20%程度といわれています。つまり発症には、遺伝子の要因にプラスして、環境的な要因(環境因子)が大きいといえます。
最近の遺伝子の研究では、関節リウマチになった人の一部は、PADI4という遺伝子が、特殊なタイプであることがわかってきました。このタイプの遺伝子がある反応をおこさせて、関節リウマチを発症させる引き金になっているようです。
妊娠や出産はできますか?
妊娠や出産はできますか。
関節リウマチの治療中でも、赤ちゃんを産むことも母乳を与えて育てることもできます。むしろ一般的には、妊娠すると関節リウマチの症状がやわらぐことがわかっています。妊娠中は母親と異なる遺伝子(父親由来のもの)をもつ胎児がおなかのなかにいるので、特殊な免疫バランスになっています。その影響で症状が出ないのではないかと考えられています(出産後はすみやかにもとの状態に戻るようです)。
ただし、おなかのなかに赤ちゃんがいる間や母乳を与えている間は、抗リウマチ薬は赤ちゃんに影響するおそれがあるため、服用できません。一時的に薬をお休みするか、症状が出ているときはごく少量のステロイド薬を使った治療を行います。したがって、赤ちゃんを産みたいと希望するときは計画出産が前提となります。事前に主治医に相談して、妊娠する前(月経の3周期前が一般的)から抗リウマチ薬の服用をやめ、薬の成分が体に残っていない状態になるようにします。
赤ちゃんを産んでからは、精神的にも肉体的にもストレスがかかります。ストレスは症状を悪化させる原因にもなりますので、自分たちの事情の許す範囲で両親に育児を手伝ってもらう、夫に育児休暇をとってもらうなど出産後の家庭環境を事前に整えておくことをお勧めします。
妊娠・出産は家族の協力のもとで
 出産を希望するときはあらかじめ主治医とよく相談して、出産前後は両親や家族に協力してもらいましょう
出産を希望するときはあらかじめ主治医とよく相談して、出産前後は両親や家族に協力してもらいましょう今後の治療の展望は?
関節リウマチの今後の治療の展望を教えてください。
リウマトレックスの登場、さらに生物学的製剤の登場によって、ここ数年で関節リウマチの治療は劇的に変化したといえます。すでに7種類の生物学的製剤が使用され、たくさんの経験が積み重ねられているアメリカでは、「寛解」が現実的なゴールとなっています。まさに、痛みや炎症を抑える「守り」の治療から、関節の破壊をくいとめ、場合によっては破壊した関節が修復される可能性まで期待できる「攻め」の治療に確実に変化してきたのです。
生物学的製剤では、めざましい効果とともに、合併症への慎重な対応も求められ、日本ではまだ2種類しか使用できません。アメリカに比べると選択の幅が狭くなっていますが、間もなく、ヒューミラ(一般名アダリムマブ)、アクテムラ(一般名トシリズマブ)、という2種類の薬が承認される見込みです。アクテムラは日本で開発された薬で、これまでのTNF-αをターゲットにしていたものとは違い、インターロイキン6をターゲットにしている点が注目されています。作用のしくみが異なるので、これまでの生物学的製剤では効果が得られなかった患者さんに対しての効果が期待されます。そのほか、アメリカで良好な成績をもたらしている薬については順次、日本でも臨床試験が準備されていますが、日本での承認申請が断念されたもの(アナキンラ)もあります。コストや副作用の問題はありますが、生物学的製剤によって関節リウマチは「治る」病気となる可能性が出てきています。現在、アメリカリウマチ学会では治療ガイドラインの見直しが検討され、生物学的製剤がより早期に積極的に使用されるよう、さらに重要な位置づけになる動きもみられます。
おそらく、これからの数年で日本においてもさらに関節リウマチの治療が進化し、多くの患者さんが寛解、あるいは治癒に至る可能性は大いにあると期待しています。
アメリカで使用されている生物学的製剤
| 分類 | 商品名 | 一般名 | 日本での承認(申請)状態 (2007年12月現在) |
|---|---|---|---|
| 抗TNF-α抗体 | レミケード | インフリキシマブ | 承認(2003年7月) |
| ヒト型抗TNF-α抗体 | ヒューミラ | アダリムマブ | 承認申請中 |
| ヒト型可溶性TNF-α受容体 | エンブレル | エタネルセプト | 承認(2005年3月) |
| IL-1 受容体拮抗剤 | キネレット | アナキンラ | 承認申請見送り |
| 抗IL-6受容体抗体 | アクテムラ | トシリズマブ | 関節リウマチへの適用を申請中 |
| CTLA4-Ig | オレンシア | アバタセプト | 治験中 |
| 抗CD20抗体 | (未定) | オクレリズマブ | 治験中 |
(正しい治療がわかる本 関節リウマチ 平成20年1月25日初版発行)







