インフルエンザ
いんふるえんざ
インフルエンザとは?
どんな病気か
インフルエンザウイルスの感染による炎症です。ヒトからヒトへ感染しやすく、数年に一度大流行が起こります。また、気管支炎や肺炎だけでなく、心不全や脳症などを併発し、死亡率の高い病気です。高齢になるほど、および年齢が低いほど死亡率が高く(図4 )、大流行の時には日本でも数万人、あるいはそれ以上が死亡しています。
)、大流行の時には日本でも数万人、あるいはそれ以上が死亡しています。
インフルエンザウイルスはヒトの体内で爆発的に増えます。ウイルスは約8時間で100倍に増えるので、1個のウイルスは24時間後には100万個になります。数千万個にまで増えると症状が現れるので最初に数十個のウイルスに感染すると約1日後には症状が出始めます。潜伏期(感染してから症状が出始めるまでの時間)が極めて短いわけですが、これがインフルエンザの大きな特徴であり、爆発的に広がる原因のひとつです。
インフルエンザウイルスはいつまで体内で増加し続けるのでしょう。実は感染後2~3日でウイルスの数は最大になり、その後は免疫抗体ができるため、増えた時と同じような速度で減り始めます(図5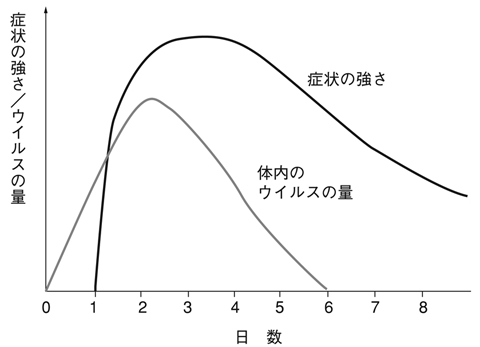 )。感染して5~6日後には体内からインフルエンザウイルスはほとんどいなくなりますが、多くの場合はまだ発熱が続いています。ウイルスを退治するために役立つ物質(炎症性サイトカイン)が過剰につくられるため、症状を持続させるからだといわれています。
)。感染して5~6日後には体内からインフルエンザウイルスはほとんどいなくなりますが、多くの場合はまだ発熱が続いています。ウイルスを退治するために役立つ物質(炎症性サイトカイン)が過剰につくられるため、症状を持続させるからだといわれています。
原因は何か
ヒトに感染するインフルエンザウイルスにはA型、B型、C型の3つがあります。A型とB型は重症になりやすく、とくにA型ではウイルスの表面にあるスパイク(感染の際に役立つとげや爪のようなもの)が時々姿を大きく変えるためにワクチンが効かなくなります。これを抗原変異による新型(あるいは亜型)の出現といいますが、10~30年ごとの新型の出現時には、大部分の人が新型への免疫をもたないために大流行となり、多数が死亡します(図6 )。
)。
最も有名なのは1910年代後半のスペインかぜです。青壮年から高齢者まで世界中で4000万人が、日本でも38万人以上が死亡しました。当時の日本の人口は現在の半分ですから、現在同じことが起こったら80万人近くが亡くなる計算になります。しかし、2009年春から出現した豚由来の新型インフルエンザでは、診断や治療法の向上もあってそのような大きな被害は出ていないようです。
患者さんの咳やくしゃみは、インフルエンザウイルスを多数含んだしぶき(飛沫)を周囲にまき散らします。冬の乾燥した空気中ではウイルスを包む水分が蒸発しやすく、ウイルスが身軽になって浮遊し、周囲の人がそれを吸い込んでしまいます(飛沫感染)。ウイルスが身軽になるほど気道の奥まで吸い込まれます。冬にインフルエンザが流行するのはウイルスが身軽になりやすいからであり、これも爆発的に流行する理由のひとつです。
吸い込まれたインフルエンザウイルスは、自分の体の表面のヘムアグルチニンというスパイクで気道の粘膜に吸着し、細胞に侵入します。侵入したウイルスは細胞の仕組みを利用して自分の遺伝子を増殖させ、自分と同じ姿の子どもをたくさんつくります。生まれた子どもは細胞の外へ出て、まだ感染していない細胞へ感染し、同じように自分の子どもを多数複製します。
ウイルスが細胞の外へ出る時に役立つもうひとつのスパイクをノイラミニダーゼといいますが、後で述べるインフルエンザウイルスに直接効く薬は、このノイラミニダーゼのはたらきを抑えてしまうのです。それ以外にもインフルエンザウイルスが感染する仕組みを抑えてしまう薬が多数、開発されつつあります。
症状の現れ方
インフルエンザは、潜伏期が極めて短いのが特徴です。感染して1~2日後に体のだるい感じや寒気、のどや鼻の乾いた感じ(前駆症状という)が出ますが、その時間は短く、突然38~40℃にも及ぶ高熱が出て、強いだるさや消耗感、筋肉痛、関節痛などが出ます。普段健康な若い人でも寝込んでしまうほどの症状が3~5日も続きます。解熱薬などで解熱してもしつこく何度も再発熱し、体力の消耗はさらに強くなります。
発症の3~5日後ころに急に解熱して起き上がれるようになりますが、体力の回復には1~2週間が必要です。気力の回復にも意外と時間がかかります。ところが、高齢者や普段から治療を要する慢性の病気をもっている人、妊婦や年少者などではこれだけにとどまらないことが多いのです。発病の早期から気管支炎や肺炎、さらには脱水症状や心不全、呼吸不全を合併しやすく、不幸な結果になる人も出てきます。そうした状況に陥るまでの時間が極めて短いのがインフルエンザの特徴で、早めの対応が求められます。
検査と診断
流行の初期にはインフルエンザの診断は意外に難しいものです。医師はまず病歴を詳しく聞き出しますが、自分の周囲の流行状況を含めて前項の「感冒(かぜ)」の場合と同じようなことが質問されます。診察も「感冒」と同じ手順ですが、インフルエンザでは最近、迅速検査が飛躍的に進歩しました。
これは、鼻の奥やのどなどを綿棒でこすり、そのなかにインフルエンザウイルスだけがもっている特有な部品(特異抗原)が含まれているかどうかを10~15分という短時間で調べる検査です。ただし、症状が出て3日目以降にはインフルエンザウイルスが体内で減り始めるので、発症後48時間までに検査を受けないと確実な診断ができません。インフルエンザでも早期受診、早期診断が大変重要です。
インフルエンザは感冒より重症なので、血液検査やX線検査の回数が増えます。インフルエンザの場合にも他の似た病気が隠れていることがあります。区別すべき最大の病気は他の感冒、肺炎などで、それらとの区別は極めて重要です。肺結核や肺がんであることもあるので、検査が必要といわれたらしっかり受けてください。
治療の方法
インフルエンザの治療も大きく2つに分けられます。対症療法がそのひとつですが、症状が感冒より強い分、しっかりと行う必要があります。
一部の解熱薬が乳幼児の脳炎や脳症の発症に関連しているのではないかといわれていますが、まだ明確ではありません。ただ、否定できるわけではないので、疑わしい薬剤については気をつけるべきです。それらのなかで安全性が高い解熱薬はアセトアミノフェンです。
原因療法では、数年前からインフルエンザウイルスに直接効く薬が使われています。インフルエンザウイルスがヒトの細胞に感染する最初の過程を抑えるアマンタジン(シンメトレル)、複製された子どものウイルスが細胞から出て行く過程を抑えるザナミビル(リレンザ)とオセルタミビル(タミフル)です。
後二者については、有効成分をまったく含まない薬(プラセボ)と効果を比較した試験で、はるかによく効くことが確かめられました。肺炎などの重症の合併症を併発する率もはるかに低いことが確かめられましたが、直接ウイルスに効く薬のため、ウイルスが体内で減り始める3日目以降には効き目が極端に落ちてしまいます。インフルエンザの治療に関しても早期治療が重要です。
病気に気づいたらどうする
インフルエンザでは早期受診、早期診断、早期治療開始が重要であることを力説してきました。合併症を併発しやすい人や重症化しやすい人ではとくに重要です。「感冒(かぜ)」の項でインフルエンザワクチンを打つべき人としてあげた人たちは、ワクチンを打って予防するだけでなく、発症したらすぐに医師の診察を受けることが大切です。
予防の方法
予防の基本はワクチンの接種です。ワクチンはかかるのを防ぐのではなく、重症化を抑えるものであることもあって、いまだにインフルエンザワクチンは効かないと思っている人もいますが、ワクチンの効果は内外ですでに実証されています。
海外では20万人以上を対象に、ワクチンを打った人と打たなかった人とに分けて調査した成績が複数あります。いずれもワクチン接種によって、インフルエンザや肺炎による入院患者数が30~60%減り、死亡者数が50~70%減っただけでなく、脳血管疾患(脳出血や脳梗塞など)や心疾患(心筋梗塞や心不全など)による入院患者数と死亡者数が明らかに減っていました。インフルエンザは、肺炎以外にそれらの病気をも誘発していたのです。
米国では、肺炎の原因菌として最も多い肺炎球菌に対するワクチンも普及していますが、2つのワクチンを打つとさらに効果のあることが実証されています。肺炎球菌ワクチンを打つべきとしてすすめられているのは、インフルエンザワクチン接種をすすめられている人とほとんど重なります。日本でも普及し始めているので、医師に相談してください。
インフルエンザに関連する検査を調べる
インフルエンザに関連する可能性がある薬
医療用医薬品の添付文書の記載をもとに、インフルエンザに関連する可能性がある薬を紹介しています。
 処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
・掲載している情報は薬剤師が監修して作成したものですが、内容を完全に保証するものではありません。
インフルエンザに関する記事
-

肺炎のリスクは加齢とともに高まり、死亡率は65歳以上で急激に上昇していくことがわかっています。そこで、MSD株式会社は都内で「肺炎予防啓発」のための…
-

インフルエンザの予防接種を受けました。予約なしの受診でしたがスムーズに摂取できたうえ値段も安くすみました
-

院長先生が、いろいろ不安なこともとても気さくに聞いてくださるので、安心して受診できます。
おすすめの記事
コラム家庭でのかぜ治療の原則
かぜを軽視してはいけませんが、軽いかぜで医療機関を受診するのは考えものです。もっと重いかぜやほかの病気の人が集まる医療機関で、それらの原因菌をもらってしまうことがあります。自宅療養に専念すべきか医療機関を受診すべきかの見極めが必要です。
医療機関を受診するべきなのは、39℃以上の高熱、鼻汁や痰が黄色や緑色、咽頭のはれや痛みがひどい、咳で眠れない、息切れがする、食事が満足にとれないなどの症状がある人や、65歳以上の高齢者、慢性の肺や心臓の病気あるいは糖尿病や腎臓病などがある人、および妊婦などです。
逆に家庭療養でよいのは、これらの症状が軽い人や慢性の病気のない人です。たとえば、痰が白色や透明の場合には細菌感染は合併していませんが、黄色や緑色の場合には細菌感染を合併していると考えられ、抗生剤の投与が必要になってきます。
さて、家でかぜを治す時はどのようにすべきでしょうか。医療機関で処方されたり街の薬局で買ったかぜ薬を規則正しく服用するだけでなく、安静と十分な睡眠をとること、うがいと手洗いを行うこと、栄養と水分を十分にとることなどが必要です。乾燥しやすい冬には、室内の湿度を保って乾燥を防ぐことや十分な換気が必要です。
腹痛や下痢などおなかの症状が出やすい夏のかぜでは手洗いと排泄物の衛生管理が大切ですし、おなかを冷やさないことも重要です。
食事は消化のよいものにし、解熱したら入浴は可能です。数日間入浴していないために体が不衛生になった場合は、家族に清拭してもらってもよいでしょう。発熱していても元気でさえあれば、体の衛生を保つためにも、湯冷めしないようにすれば入浴してもかまいません。
民間療法の薬の効き目については確かな証拠はまだ少ないのが現状なので、医師や薬剤師に相談するのがよいでしょう。漢方薬に関しては有効性に関する証拠がそろってきたので、健康保険が効いて医療機関で使えるものが増えてきました。これも医療機関に相談してください。
インフルエンザに関する病院口コミ
-
日曜午前も開いています
QLife会員さん 30~40代女性 2018年08月14日投稿
休診は水曜と日曜午後だけ! 忙しい人や急な体調不良でも安心です。 周辺は木曜休診のところが多いので、木曜にインフルエンザで駆け込んだこともありますが、どちらも丁寧に対応してくださいました。 続きをみる
-
ウイルス性胃腸炎
びすけさん 20代以下女性 2018年07月21日投稿
発熱や下痢などの症状から受診しました。 元々インフルエンザを疑って受診したのですが、診察の結果、ウイルス性胃腸炎と判明しました。 先に近所にあるクリニックでも診察を受けていましたが、そこではただの風… 続きをみる
-
予防接種の価格が安い
患者さんの声さん 30~40代女性 2018年06月20日投稿
ホームドクターとして信頼でき、雰囲気も良いです。 風邪や予防接種、持病の経過観察などで通院して10年以上になります。 インフルエンザ予防接種の料金が他と比べて安いのも魅力です。 (QLife事務局より:価格… 続きをみる
インフルエンザに関する医師Q&A
 至急!新型インフルエンザについて
至急!新型インフルエンザについて
新型インフルエンザについて至急、回答をお願いします。 インフルエンザA型が流行っているのですが、この…
 インフルエンザ予防接種のやり方についてです。
インフルエンザ予防接種のやり方についてです。
インフルエンザ流行して、いますが、インフルエンザ予防接種で、アレルギーなのか副反応なのか分からない…
娘も私もインフルエンザの予防接種を受けてたのにインフルエンザに感染しました。インフルエンザの予防接…