嗄声
させい
- 耳鼻咽喉科
- 診療に適した科
嗄声とは?
どんな症状か
声は、肺から流れ出る「呼気」によって声帯が振動することで生じる複合音です。よい声は、声帯が良好な状態にあって、かつ発声時の声門下よりの圧力・呼気の流量・声門抵抗が一定の状況にある時につくられます。
嗄声、すなわち「かすれ声」は、音色に関する総合的な声の異常であり、声帯の振動が乱れた状態ともいえます。実際に嗄声を来す疾患としては、声帯の器質的病変(図8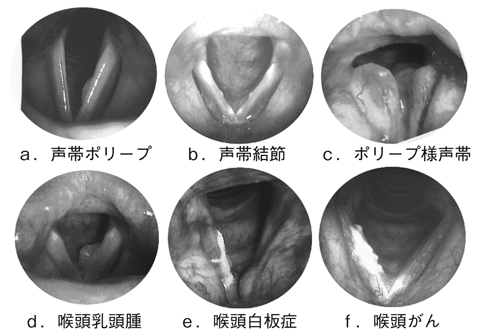 )や運動麻痺が主体ですが、機能的な障害も考えられます。
)や運動麻痺が主体ですが、機能的な障害も考えられます。
検査と診断
音声障害の病態としては、音声の①高さ、②大きさ、③長さ、④音色の4つの要素での障害が考えられます。したがって嗄声の評価は単一の方法では不十分であり、さまざまな尺度で評価する必要があります。
声の聴覚的印象からその程度を評価する方法や、音声の最大持続時間の測定は、簡便にできる方法です。音響分析や発声機能検査など、特殊な装置を用いて行う検査もあります。
器質的病変を確認するためには、喉頭ファイバースコープや喉頭硬性側視鏡による内視鏡検査が必要になります。また、喉頭ストロボスコピーによって、声帯振動がある程度把握できます。
治療の方法
①保存的治療
●薬物治療
嗄声の多くは、急性喉頭炎や慢性喉頭炎などが原因になります。消炎薬や局所吸入治療(ネブライザー療法、吸入ステロイド薬)による消炎が主体になります。浮腫が高度な場合には、ステロイド薬の全身投与が行われることもあります。
●音声訓練
機能性発声障害などでは、音声訓練による発声法の指導で改善する場合もあります。過緊張発声ではリラクゼーション法、声門閉鎖不全型の発声ではプッシング法などを用います。
●声の衛生
声の安静、適切な発声方法、禁煙、生活習慣の改善などは、基本的な指導項目で、「声の衛生」と呼ばれます。とくに声の酷使による音声障害に対しては、声の衛生を十分守ることが重要になります。
②外科的治療
手術方法としては、局所麻酔による内視鏡手術、全身麻酔による顕微鏡下喉頭直達鏡手術(喉頭微細手術)(図9 )、外切開により喉頭の軟骨を操作する喉頭枠組み手術などが行われますが、ここでは疾患別に治療法を紹介します。
)、外切開により喉頭の軟骨を操作する喉頭枠組み手術などが行われますが、ここでは疾患別に治療法を紹介します。
●良性腫瘤性病変
声帯ポリープ(図8 のa)、声帯結節(同、b)、ポリープ様声帯(同、c)、声帯嚢胞などは、切除により声帯の振動状態を改善することが可能です。通常は喉頭微細手術で切除しますが、症例によっては外来通院による局所麻酔下内視鏡手術が可能です。
のa)、声帯結節(同、b)、ポリープ様声帯(同、c)、声帯嚢胞などは、切除により声帯の振動状態を改善することが可能です。通常は喉頭微細手術で切除しますが、症例によっては外来通院による局所麻酔下内視鏡手術が可能です。
●腫瘍性病変
喉頭乳頭腫(図8 のd)、喉頭白板症(同、e)、喉頭がん(同、f)などの腫瘍性病変は、早期発見・診断および治療が必要になります。
のd)、喉頭白板症(同、e)、喉頭がん(同、f)などの腫瘍性病変は、早期発見・診断および治療が必要になります。
喉頭所見のみでは判別が困難な場合も多く、病理診断のために、内視鏡下もしくは喉頭微細手術での組織生検が行われます。
治療においては、音声障害の改善よりも病変の完全除去が優先になります。
●声帯麻痺(反回神経麻痺)
喉頭の内部の筋群を支配する反回神経の麻痺は、声帯の可動性障害と声帯の萎縮により、音声障害を引き起こします。回復不能例に対しては、声帯の位置を補正するために喉頭枠組み手術である甲状軟骨形成術1型や披裂軟骨内転術が、萎縮に対しては声帯内注入術などが行われます。
●けいれん性発声障害
ボツリヌス毒素を注入して喉頭内筋を麻痺させる方法が効果的ですが、その効果は3~6カ月と一時的で、繰り返しの治療が必要になります。また、日本では薬剤の入手が難しく、限られた施設でしか治療を受けられないという問題もあります。
最近では、喉頭微細手術による内筋切除や甲状軟骨形成術なども試みられています。
●萎縮性病変
萎縮した声帯に対しては声帯内注入術(充填術)が行われます。充填材料としてはコラーゲン、自家(自分の)脂肪、自家筋膜などが用いられています。
反回神経麻痺による声帯筋の萎縮には有効ですが、声帯溝症などのように振動部にあたる粘膜下組織の欠損した病態では、音声の改善が難しくなります。
嗄声に関連する可能性がある薬
医療用医薬品の添付文書の記載をもとに、嗄声に関連する可能性がある薬を紹介しています。
 処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
・掲載している情報は薬剤師が監修して作成したものですが、内容を完全に保証するものではありません。
おすすめの記事
コラム発声障害のいろいろ
①機能性発声障害
器質的異常に基づかない発声障害を一般的に機能性発声障害といい、心因性失声症、音声衰弱症、ピッチ障害、仮声帯発声、過緊張性発声障害、変声障害などが含まれます。
声帯を含めて喉頭の形態が正常で、発声以外の生理的動作は円滑に行われるにもかかわらず、音声の異常や、発声に伴う異常感(喉頭痛や疲労性)を訴える病態です。
②声変わり障害(変声障害)
変声期の男性に発症する音声障害です。心因的な要因が背景にあると考えられており、成熟拒否のため声変わりも受け入れない状態であるとされています。声がかすれる、話し声が高い、大きな声が出ないなどを訴え、高い声や裏声で会話するなどの所見があります。
声変わりの機序(仕組み)を説明し、発声指導を行うことで比較的短期間に治療が可能です。胸声を発声しやすくさせるため、甲状軟骨喉頭隆起を後下方に圧迫する発声法(カイザー・グッツマン法)が有効といわれています。
③心因性失声症
ヒステリー性失声症とも呼ばれ、古くから知られています。思春期から30歳以前が好発年齢で、女性に多くみられます。
突然に起こる失声が典型的な症状です。声帯は中間位あるいは開大位に固定され、高度の気息性嗄声を示します。通常、囁き声での会話は可能ですが、高度な場合には失声となります。発声時には声門が閉鎖しないのに、反射や咳払いなどでは閉鎖するなどの解離現象がみられます。問診で精神的外傷などの心的誘因が見出されることも多いようです。
①病前音声の再獲得、②症状成立機転への自己洞察、③社会生活への再適応を目標として治療が行われます。まず発声の生理を、次に声帯に病変のないことを、そして声帯の内転(発声時両側声帯が内側に移動し、声門が閉じること)と呼気の必要性を本人に理解させます。発声練習では、咳払いやハミング、裏声に近い声などから有響音を出すように誘導します。母音が継続できるようになったら、単語、自由会話へと順次移行します。一度有響音が獲得できると比較的短期間で正常化し、予後は良好です。
他の心因性症状を持つ例、再発例、不安・抑うつなどの精神症状の強い例などでは、精神神経科医による診断・治療を積極的にすすめます。
④けいれん性発声障害
声帯の過緊張と声門の過剰閉鎖のため、圧迫性・努力性となり、声がとぎれとぎれとなる特有の発声様式を示す発声障害で、女性に多くみられます。声(とくに起声時)の出しにくさ、のどがつまった感じなどを訴えます。話し声に現れやすく、低めの声で誘発されますが、高音や裏声では症状が軽減し、笑い声などは正常です。
精神的緊張状態やストレスが症状の出現や悪化につながることから、以前は心因的要素が発症要因として重要視されていました。最近では神経系の異常と関連があるともいわれていますが、本態はいまだ不明です。
音声訓練から薬物療法、音声外科的手法まで、筋の緊張低下や麻痺を生じさせる治療が行われますが、原因不明のため根本的な治療法はなく、難治性です。
・保存的治療
音声訓練は、楽な発声を促すリラクゼーション法(チューイング法、あくび・ため息法)、ハミング、軟起声(声をやわらかく出し始める)などが用いられます。軽症例や発症後まもない例には有効で、他の治療法とも併用されます。精神安定薬や筋弛緩薬などの薬物も補助的手段として使用されますが、有効性は低いようです。
・音声外科的治療
外科的対応がある程度可能であるという点では、心因性発声障害と異なります。手術方法としては反回神経切断術、選択的反回神経枝切断術、甲状軟骨形成術、内筋切除術などがありますが、甲状軟骨形成術、内筋切除術が効果的とされています。
・ボツリヌス毒素
神経筋接合部に作用し筋収縮を抑制するボツリヌス毒素を声帯(甲状披裂筋)に注射し麻痺させることで、緊張性発声を取り除く方法です。麻痺が強い時期には気息性嗄声や誤嚥が生じますが、2週間以内で消失し、次第に良好な発声状態となって3~4カ月ほど継続します。
外来で可能な簡便な手法ですが、再注射が必要になることや、対応できる施設が限られていることなどが欠点です。
12最初女の子 1嗄声についての原因で副甲状腺の腫瘍による 半回神経圧迫?? というのがあるみたいで…