高脂血症の治療法執筆者:聖路加国際病院院長 福井 次矢
高脂血症とは、どんな病気でしょうか?
おもな症状と経過
高脂血症とは、血液中の脂質が多くなりすぎた状態をいいます。
血液中の脂質には、コレステロール、中性脂肪、リン脂質、遊離脂肪酸の4種類がありますが、健康上おもに問題となるのはコレステロールと中性脂肪です。健康診断や人間ドックなどでもこれらの値が測定されます。
両者を総称して高脂血症と呼んでいますが、コレステロールが多い場合は「高コレステロール血症」、中性脂肪が多い場合は「高トリグリセリド血症(高中性脂肪血症)」と呼び分けたほうが、より正確に血液の状態を現すことになります。
高コレステロール血症にしろ、高トリグリセリド血症にしろ、軽症の場合はこれといった自覚症状はありません。糖尿病や慢性肝炎などと同様、本人に苦痛や症状が現れないまま進行していく“沈黙の病気”の代表的なものといえるでしょう。まれに、血液中の脂質の値が極端に高いと、黄色腫というコレステロールのかたまりが手足の関節やまぶたに現れることがあります。
血液中の脂質の測定は健康診断などでは必ず行われる検査ですから、それを受けていさえすれば、見逃すことはありません。加齢は高脂血症の危険因子の一つです。男性では40歳以上、女性では50歳以上を目安に、定期的な検査を行うことが勧められます。
高脂血症が健康上、なぜ、これだけ注目されるかといえば、動脈硬化の最大の危険因子であるからです。日本人の死因の上位を占める病気、たとえば心筋梗塞や脳梗塞は、いずれも動脈硬化が関係しています。つまり、高脂血症を放置しておくことは、生命にかかわる深刻な病気を引きおこす下地をつくっているようなものであり、軽症で症状がないからといって日常生活の改善や治療をしないままでいることは、寿命を縮める行為であるといっても過言ではありません。
血液中のコレステロールが過剰になると、余分なコレステロールが血管壁にへばりつき、血管壁を傷つけ、さらにその傷口にコレステロール以外にもいろいろな物質が入り込み、ドロドロしたこぶ状のかたまりをつくります。そして、血管は弾力を失うとともに血液の通り道が狭まり、血液の流れが悪くなっていきます。完全にかたまりが血管を塞ぐ栓(血栓)のようになる場合もあり、これが脳に発生すれば脳梗塞、心臓の動脈に発生すれば狭心症や心筋梗塞などがおこります。
また、中性脂肪が著しく多くなると慢性膵炎を発症したり、肝臓に沈着して脂肪肝になることもあります。
遺伝の影響やほかの病気が明らかな原因となっている場合を除いて、高脂血症では、食生活や運動習慣など、悪化させる要素や危険因子が明らかになっていますから、異常が指摘されたら、まずは、生活習慣を見直し改善をはかるようにします。
病気の原因や症状がおこってくるしくみ
高脂血症には大きく分けると二つの原因があります。一つは、遺伝によるもので家族性高脂血症と呼ばれます。もう一つは、動物性脂肪の多い食品をとりすぎる食生活、運動不足、喫煙などの生活習慣、あるいは糖尿病、肥満、甲状腺機能低下症、腎疾患などの病気によっておこっているもので、これは二次性高脂血症と呼ばれます。
コレステロールや中性脂肪は、脂肪ですからそのままの形では水が主成分である血液に溶けることができません。コレステロールや中性脂肪は細胞膜やホルモンの材料となったり、いざというときのエネルギー源の予備としてためられたり、体のなかでさまざまな役割をしています。必要としている場所に移動するためには、血液に溶け込んで血流に運ばれなければなりません。
そこで、コレステロールも中性脂肪も、血液のなかでは、水にも脂肪にもなじみやすいある種のたんぱく質とリン脂質に包み込まれた形で存在しています。
このようにコレステロールや中性脂肪とたんぱく質とリン脂質が結合したものをリポたんぱくといいます。血液検査などで測定しているのは、実はコレステロールや中性脂肪そのものの量ではなく、それらを含む全体の量を測っています。
リポたんぱくにはおもに四つの種類がありますが、コレステロールを多く含むリポたんぱくは、LDLコレステロールとHDLコレステロールです。いわゆる悪玉、善玉は、これらのリポたんぱくを指しています。
悪玉といわれるLDLは肝臓でつくられたコレステロールを全身の必要な場所に運びます。逆に善玉といわれるHDLは全身に運ばれても使いきれずに余ったコレステロールを回収して、肝臓へ運びます。
血液中でLDLが多くなってしまうと、HDLの回収が間に合わず、血液中に余分に取り残されたLDLは血管にへばりついて動脈硬化を促進します。これが、LDLを悪玉、HDLを善玉と呼ぶゆえんです。つまり、動脈硬化の直接的な原因となるのはLDLということになります。LDLは少ないほうが、HDLは多いほうが好ましい状態といえます。
そこで、血液検査で調べられる総コレステロール値、中性脂肪値、LDLコレステロール値、HDLコレステロール値のうち、注目すべきは、総コレステロール値というよりもLDLとHDLのバランスであり、LDLと中性脂肪との関係です。
たとえば、血液中にLDLが過剰になった場合、あるいはHDLが少なくなった場合、LDLコレステロールは血管壁の細胞に多く取り込まれていき動脈硬化を引きおこします。しかし、LDLがある程度多くても、HDLが多くあれば血管壁のコレステロールが回収されます。つまり、高LDLコレステロール血症ばかりではなく低HDLコレステロール血症をも考慮した診断が重要になってきます。動脈硬化をおこす直接の原因はLDLコレステロールが、血管壁に取り込まれることでおこりますが、中性脂肪はこのLDLをさらに取り込みやすい状態にする働きがあると考えられています。
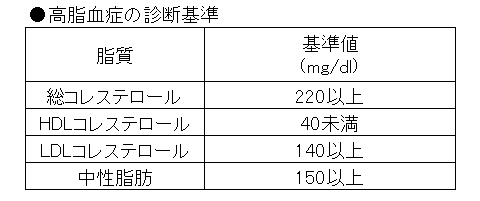
高脂血症の判断基準は血液検査によります。血液中の総コレステロールが220ミリグラム/デシリットル以上、HDLコレステロールが40ミリグラム/デシリットル未満、LDLコレステロールが140ミリグラム/デシリットル以上、中性脂肪が150ミリグラム/デシリットル以上です。
以前は総コレステロールの量が判断基準の重要な指針となっていましたが、最近ではLDLコレステロールとHDLコレステロールを別々に測定するようになってきています。
病気の特徴
食生活が欧米化することによって、戦後の日本人のコレステロール値は急速に上昇しています。現在、50歳以上の2~3人に1人が高脂血症だといわれています。
男性のコレステロール値は20歳代から上昇し50歳代でピークに達します。女性は40歳代までは同じ年齢の男性に比べて高脂血症が少ない傾向にあります。これは女性ホルモンの影響によるものです。
したがって、閉経後の50代くらいの年齢になると女性も高脂血症が多くなります。
治療法とケアの科学的根拠を比べる
| 治療とケア | 評価 | 評価のポイント | |
|---|---|---|---|
| 食事療法と運動療法を行う | ★5 | 食事療法と運動療法は高脂血症治療の基本となります。これらの治療によりLDLコレステロール値が低下します。食事療法では栄養バランスのよい食事にするとともに、肉類や乳製品など動物性脂肪が豊富な食品の摂取量を減らします。動物性脂肪にはLDLコレステロール値の血中濃度を上げる飽和脂肪酸が多く含まれているからです。運動療法では、ウォーキングなどの有酸素運動を行います。また、肥満であれば食事療法と運動療法で減量します。これらは非常に信頼性の高い臨床研究によって効果が確認されています。 根拠(1)(2) | |
| 薬物療法を行う | ★5 | 食事療法・運動療法を行っても、なおLDLコレステロール値が目標値まで低下しない場合は、薬物療法を行います。HMG-CoA還元酵素阻害薬はLDLコレステロール値を低下させる作用がもっとも強いため、一般的に最初に用いられます。ときに陰イオン交換樹脂も用いられます。中性脂肪の値が高い場合は、クロフィブラート誘導体を用います。これらの効果は、非常に信頼性の高い臨床研究によって効果が確認されています。 根拠(1) | |
| 高脂血症を引きおこす原因となる病気があれば、その治療を行う | ★2 | 糖尿病、肥満、甲状腺機能低下症、腎疾患などほかの病気が原因で、二次的に高脂血症が生じることがあります。その場合、原因となる病気の治療を優先することは、当然のことです。 | |
| LDLアフェレーシス(除去)を行う | ★5 | 家族性高脂血症の場合は、細胞の表面にあるLDL受容体が遺伝的に欠損しているため、LDLを細胞に吸収できず、薬物療法では十分にLDLが低下しないことも少なくありません。その場合はLDLアフェレーシス(除去)を行います。この治療の効果は、非常に信頼性の高い臨床研究によって確認されています。LDLはLDL受容体と結合して血管壁の細胞に取り込まれ、無害な物質に分解されます。LDL受容体が機能しない状態だとLDLは分解されず、血中に残り過剰となります。LDLアフェレーシスはLDLだけを吸着する物質をつめた筒のなかに血液を通過させる治療で、家族性高脂血症の患者さんに対して行われます。 根拠(3)(4) | |
よく使われる薬の科学的根拠を比べる
HMG-CoA還元酵素阻害薬
| 主に使われる薬 | 評価 | 評価のポイント | |
|---|---|---|---|
| メバロチン(プラバスタチンナトリウム) | ★5 | これらの薬のLDLコレステロール値を下げる効果は、非常に信頼性の高い臨床研究によって確認されています。 根拠(1) | |
| リポバス(シンバスタチン) | ★5 | ||
| ローコール(フルバスタチンナトリウム) | ★5 | ||
| リピトール(アトルバスタチンカルシウム水和物) | ★5 | ||
陰イオン交換樹脂
| 主に使われる薬 | 評価 | 評価のポイント | |
|---|---|---|---|
| コレバイン(コレスチミド) | ★5 | コレスチミドのLDLコレステロール値を下げる効果は、非常に信頼性の高い臨床研究によって確認されています。 根拠(1) | |
高トリグリセリド(中性脂肪)血症に対して
| 主に使われる薬 | 評価 | 評価のポイント | |
|---|---|---|---|
| クロフィブラート誘導体 | ベザトールSR/ベザリップ(ベザフィブラート) | ★5 | これらの薬の中性脂肪を減らす効果は、非常に信頼性の高い臨床研究によって確認されています。 根拠(1) |
| リパンチル(フェノフィブラート) | ★5 | ||
総合的に見て現在もっとも確かな治療法
高脂血症の原因を明確にする
高脂血症のあることがわかったなら、高脂血症を引きおこしている病気(糖尿病、肥満、甲状腺機能低下症、腎疾患など)がないかどうか、あるいは遺伝的な家族性高脂血症でないかどうか、の2点について明確にする必要があります。
特定の病気による二次性高脂血症であれば、原因となっている病気の治療が当然必要になりますし、遺伝性の家族性高脂血症では、LDLアフェレーシス(除去)などの特殊な治療法も考えて、厳格に血液中の脂質の量(レベル)をコントロールする必要があります。
食事療法と運動療法が治療の基本
それら以外の、大多数の高脂血症の患者さんでは、喫煙、糖尿病、高血圧、肥満、運動不足など、ほかの動脈硬化促進因子(リスク因子)をどの程度もっているか、心筋梗塞になったことがあるか、などにより血液中の脂質の量(レベル)をどの程度まで下げるべきかが決まります。
これらのケースでは、まずは食事療法と運動療法が治療の基本となります。食事療法では、肉類や乳製品など動物性脂肪(飽和脂肪酸)が多い食品の制限や栄養バランスのよい食事への改善を行います。また、運動療法ではウォーキングなどの有酸素運動を行います。
それでもなおLDLコレステロール値が下がらない場合は、薬物療法が検討されます。
薬物療法の中心はHMG-CoA還元酵素阻害薬
高脂血症の治療薬は、非常に有効なものがすでに多数開発されています。とくにHMG-CoA還元酵素阻害薬のメバロチン(プラバスタチンナトリウム)、リポバス(シンバスタチン)、ローコール(フルバスタチンナトリウム)、リピトール(アトルバスタチンカルシウム水和物)などは、現在、世界中で広く用いられていて、最近では、血清コレステロール低下作用とは別に、動脈硬化の予防効果があることも指摘されています。
また、高コレステロール血症については、陰イオン交換樹脂のコレバイン(コレスチミド)の有効性も確認されています。
高トリグリセリド血症に対しては、クロフィブラート誘導体のベザトールSR/ベザリップ(ベザフィブラート)、リパンチル(フェノフィブラート)などの薬剤を用います。
おすすめの記事
根拠(参考文献)
- (1) Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. Circulation. 2002;106:3143-3421.
- (2) Stefanick ML, Mackey S, Sheehan M, et al. Effects of diet and exercise in men and postmenopausal women with low levels of HDL cholesterol and high levels of LDL cholesterol. N Engl J Med. 1998;339:12-20.
- (3) Thompson GR, Lowenthal R, Myant NB. Plasma exchange in the management of homozygous familial hypercholesterolaemia. Lancet. 1975;1:1208-1211.
- (4) Kroon AA, Aengevaeren WR, van der Werf T, et al. LDL-Apheresis Atherosclerosis Regression Study (LAARS). Effect of aggressive versus conventional lipid lowering treatment on coronary atherosclerosis. Circulation. 1996;93:1826-1835.
- 出典:EBM 正しい治療がわかる本 2003年10月26日初版発行