急性腎不全
きゅうせいじんふぜん
急性腎不全とは?
高齢者での特殊事情
腎臓の糸球体の濾過率は、30歳ごろをピークに、その後徐々に低下し、70代では若年者の60~70%になります。また、尿細管機能(濃縮能と希釈能)も加齢によって徐々に低下し、調節可能域が狭くなります。高齢者では、このような腎臓機能の低下により、急性腎不全を起こしやすくなります。
体内水分量は、若年者に比べて男女ともに約10%減少するので、脱水症状を起こしやすく、下痢、嘔吐、発熱、利尿薬などの影響で簡単に腎前性腎不全になります。
高齢者の場合、同時にさまざまな病気をもっている率が高いため、薬剤の投与機会が多くなり、とくに抗生剤や鎮痛解熱薬、悪性腫瘍(がん)の治療薬、あるいは検査のための造影剤使用などが腎不全の原因になることもあります。
症状はこの病気に特有なものはなく、全身倦怠感、食欲不振、吐き気、嘔吐などで、そのほか不眠、せん妄(意識障害の一種)など、精神面での症状が現れる場合もあります。しかし、まったく無症状のこともしばしばあるので、注意が必要です。
診断
急性腎不全は一般に、障害の部位により腎前性、腎性、腎後性に分類されます(表11 )。
)。
急性腎不全は可逆性(元にもどることが可能)ですが、高齢者は二次的に心不全や重症感染症を発症しやすいので、早期診断、早期治療が重要です。その際は、腎性か腎前性かによって治療方針が異なるため、このうちのどちらなのかの診断も必要です。
表12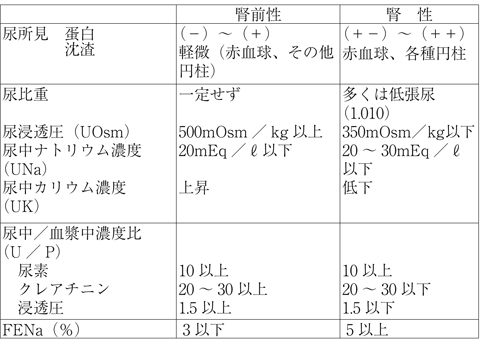 に腎性と腎前性の鑑別項目を示します。このなかでも、尿中ナトリウム濃度とナトリウム排泄率(FENa)の数値が、見分ける際の指標として有用です。
に腎性と腎前性の鑑別項目を示します。このなかでも、尿中ナトリウム濃度とナトリウム排泄率(FENa)の数値が、見分ける際の指標として有用です。
治療とケアのポイント
急性腎不全を発症した場合には、まず体液が減少して脱水状態にあるのか、むしろ体液過剰で溢水状態にあるのかを判断します。脱水による腎前性急性不全では、電解質の数値を参考に、補液の内容を決定し、早期に補液を試みます。
脱水が改善されたり、溢水の場合には、ループ利尿薬(フロセミド)を静脈注射(静注)します。利尿反応を確認しながら20~100mgまで増量し、その間、尿量が2倍になれば継続します。ドーパミンの持続投与や心房性ナトリウム利尿ペプチドの投与も有効な場合があり、いずれも静脈投与します。これらは併用も可能です。
これらの治療法では効果がなく、溢水となった場合、肺水腫、脳神経症状の出現、高カリウム血症(6mEq/L以上)、BUNが80mg/dL以上、HCO3が15mEq/L以下の場合は、透析療法が必要です。高カリウム血症は致命的な不整脈を誘発するので、透析を用意する間にも緊急の処置が必要です。
回復期は大量に尿が出るため、喪失分を考慮した水の補充や電解質輸液を行って、脱水状態にならないように注意します。
10月6日に急性腎不全になり入院治療を受けていましたが同月23日に退院その後体調が悪く現在近くの内科医に…