映画「ボヘミアン・ラプソディ」が大ヒット、改めて確認したいHIV/エイズの正しい情報
[医療×エンタメ] 2019/02/15[金]
映画「ボヘミアン・ラプソディ」のアカデミー賞ノミネートで、今、AIDS(エイズ)に再び注目が集まっています。QUEENのリードボーカル、フレディ・マーキュリーは、若くしてこの世を去りましたが、それから30年近く経ち、当時に比べてHIV/エイズに対する医学的情報や治療法は大きく進歩しました。一方で、HIV/エイズは、結核、マラリアと並び、いまだに世界3大感染症の1つに挙げられています。ここではHIV/エイズにについて、最新の正しい情報を基に解説をしていきます。自身や大切な人たちの感染を防ぎ、また、間違った知識に基づいた偏見を持たないために、一緒に見ていきましょう。
目次
エイズとは?~HIVとエイズの違いを正しく知ろう
「エイズ」はHIV感染により起こる病気の総称
エイズ(AIDS)は、後天性免疫不全症候群の英語名、”acquired immunodeficiency syndrome”の頭文字を取った略称です。後天性とは、生まれた後に持つことになった病気という意味で、生まれながらに持った遺伝的な病気などを意味する「先天性」の対語です。後天的に免疫不全を引き起こす原因となるのが、ヒト免疫不全ウイルス(Human Immunodeficiency Virus、HIV)です。免疫不全とは、病原体などから自身の体を守る「免疫」の仕組みが正しく働かなくなった状態を指します。HIVに感染して、適切な治療を受けないでいると、重篤な全身性の免疫不全となり、さまざまな日和見感染症や悪性腫瘍などを引き起こすようになります。この状態が、「エイズ」です。したがって、HIVに感染しているだけでは、エイズとは言いません。
エイズ指標疾患一覧
HIVに感染していることが検査で明らかとなっている人が、エイズと診断される指標となる疾患として、下表の23疾患が、厚生労働省により挙げられています。
指標疾患(Indicator Disease)
A.真菌症
1.カンジダ症(食道、気管、気管支、肺)
2.クリプトコッカス症(肺以外)
3.コクシジオイデス症
(1)全身に播種したもの
(2)肺、頚部、肺門リンパ節以外の部位に起こったもの
4.ヒストプラズマ症
(1)全身に播種したもの
(2)肺、頚部、肺門リンパ節以外の部位に起こったもの
5.ニューモシスティス肺炎
(注)P. cariniiの分類名がP. jiroveciに変更になった
B.原虫症
6.トキソプラズマ脳症(生後1か月以後)
7.クリプトスポリジウム症(1か月以上続く下痢を伴ったもの)
8.イソスポラ症(1か月以上続く下痢を伴ったもの)
C.細菌感染症
9.化膿性細菌感染症(13歳未満で、ヘモフィルス、連鎖球菌等の化膿性細菌により以下のいずれかが2年以内に、2つ以上多発あるいは繰り返して起こったもの)
(1)敗血症
(2)肺炎
(3)髄膜炎
(4)骨関節炎
(5)中耳・皮膚粘膜以外の部位や深在臓器の膿瘍
10.サルモネラ菌血症(再発を繰り返すもので、チフス菌によるものを除く)
11.活動性結核(肺結核又は肺外結核)(※)
12.非結核性抗酸菌症
(1)全身に播種したもの
(2)肺、皮膚、頚部、肺門リンパ節以外の部位に起こったもの
D.ウイルス感染症
13.サイトメガロウイルス感染症(生後1か月以後で、肝、脾、リンパ節以外)
14.単純ヘルペスウイルス感染症
(1)1か月以上持続する粘膜、皮膚の潰瘍を呈するもの
(2)生後1か月以後で気管支炎、肺炎、食道炎を併発するもの
15.進行性多巣性白質脳症
E.腫瘍
16.カポジ肉腫
17.原発性脳リンパ腫
18.非ホジキンリンパ腫
19.浸潤性子宮頚癌(※)
F.その他
20.反復性肺炎
21.リンパ性間質性肺炎/肺リンパ過形成:LIP/PLH complex(13歳未満)
22.HIV脳症(認知症又は亜急性脳炎)
23.HIV消耗性症候群(全身衰弱又はスリム病)
(※)C11活動性結核のうち肺結核及びE19浸潤性子宮頚癌については、HIVによる免疫不全を示唆する所見がみられる者に限る。
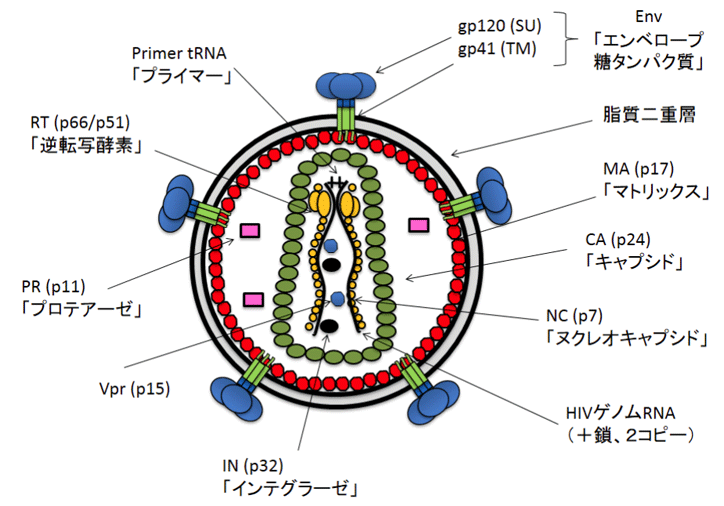
エイズの原因ウイルス「HIV」について
HIVは直径約1万分の1ミリメートル(110ナノメートル)の大きさで、「レトロウイルス科レンチウイルス属」に分類されます。この種類のウイルスは、感染した細胞の核に入り込んでDNAを切り、その切れ間に自身(HIV)の遺伝子を入れ込んでしまいます。そして、細胞が増殖する力を借りて、ウイルスを作らせ、増殖していきます。
HIVは、1種類ではありません。インフルエンザウイルスに、A型やB型など、異なるタイプがあるように、HIVも「HIV-1」と「HIV-2」の2つのタイプに大きく分類されます。この2つは遺伝学的な性状の違いで区別されています。世界的に圧倒的に感染が多いのは、「HIV-1」の方です。さらに細かい亜型分類もされており、感染の分布や治療の研究などが進められています。
HIVが感染の足掛かりにするのは、免疫細胞の表面に出ている「CD4」というタンパク質です。したがって、CD4を細胞表面に持つ、「CD4陽性T細胞」と「マクロファージ」にHIVは感染します。どちらも、免疫の機能を保つのにとても重要な細胞です。HIVが感染した免疫細胞は、さまざまな理由で死んでいきます。こうして免疫細胞の数が徐々に減り、やがて感染者の免疫力が弱くなると、エイズの発症に至るのです。
HIV感染者はどれくらいいるの?
世界のHIV/エイズの状況
国連合同エイズ計画(UNAIDS)が2017年の世界のHIV/エイズの状況(おおよその人数)をまとめたグローバルファクトシートによると、それぞれ以下のような人数でした。
〇HIV感染者:3,690万人(うち180万人が15歳以下の子ども)
・自身のHIV感染を知っているのは、全体の75%程度。このうち5分の4が治療を受けている
・東部および南部アフリカが最も多く、感染者全体の53%
〇抗HIV治療を受けている陽性者:2,170万人(全HIV陽性者の59%)
・2016年より230万人増加した。(2010年は800万人だった)
・治療を受けている者の5分の4が、ウイルス量をコントロールできている
・15歳以上は59%、15歳未満は52%が治療にアクセスしており、子どもの方が少なかった
・HIV陽性妊婦は、80%が母子感染を防ぐために抗HIV薬にアクセスした
〇新たなHIV感染者:180万人
・ピークであった1996年の340万人から47%減少した
・2010年と比較して、成人も子どもも減少した
〇エイズ関連の病気で死亡した人:94万人
・最も多かった2004年以降51%以上減少した
・最も多い死因は結核で、全体の3分の1を占めている
感染の流行が始まって以来、累計で7,730万人がHIVに感染し、3,540万人がエイズに関連する病気で死亡しました。2018年1月の東京都の人口は、1,375万人でした(東京都調べ)。比較すると、いかに多くの人がこれまでにエイズ関連死しているか、改めて分かりますね。
日本のHIV/エイズの状況
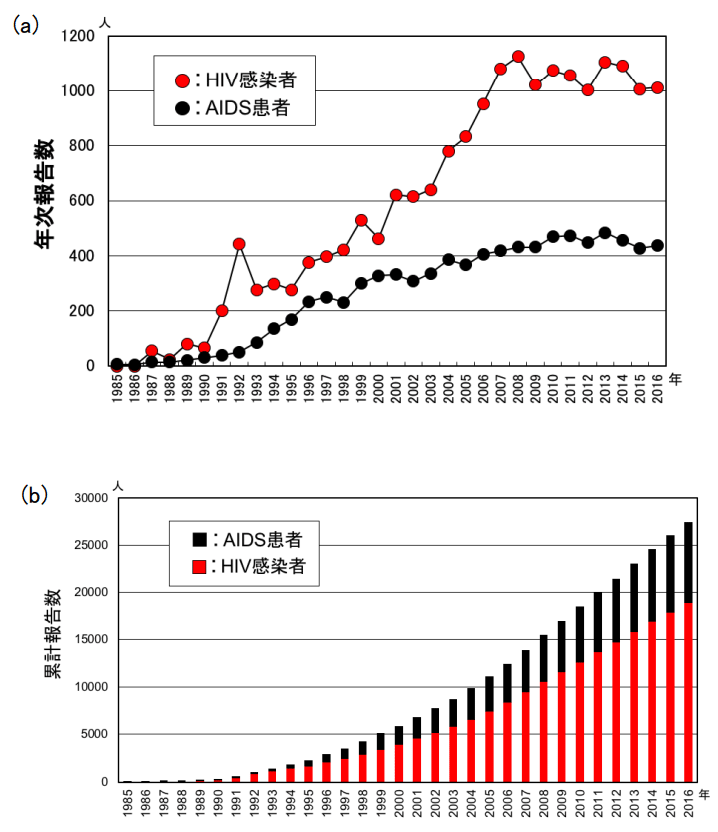
世界の状況を確認したところで、次は国内の状況を見てみましょう。厚生労働省エイズ動向委員会の調べによると、2017年の状況は、それぞれ以下のような人数でした。
〇新たに報告されたHIV感染者:976人(日本国籍は824人)
・うち男性が938人、同性間の性的接触が709人、異性間の性的接触が149人
・2007年以降、年間1,000件以上が続いていたが、2017年に初めて1,000件を下回った
・このうち、エイズ患者としてHIV感染が初めて報告された人の割合は29.7%
・報告地は、東京都が最も多く362人、次いで近畿地方:174人、関東・甲信越(東京を除く):166人の順
〇新たに報告されたエイズ患者:413人(日本国籍は369人)
・うち男性が375人、同性間の性的接触が226人、異性間の性的接触が99人
・報告地は、東京都が最も多く97人、次いで近畿地方:81人、関東・甲信越(東京を除く):73人の順
〇エイズと診断された人の主な指標疾患とその人数
・多い順に、ニューモシスチス肺炎(246人)、カンジダ症(117人)、サイトメガロウイルス感染症(70人)
・活動性結核は、日本国籍3人、外国国籍4人の計7人で、世界に比べて割合が小さい
〇病変死亡者(病変報告票(任意)で死亡が報告された人):18人(日本国籍は17人)
・女性は0人
・30代が1人、40代が4人、50代が12人
〇保健所等における相談件数: 12万3,768件
・1位:東京都4万7,871件、2位:大阪府1万3,302件、3位:埼玉県1万2,119件
〇保健所等における検査件数:9万2,022件(相談件数の4分の3)
・1位:東京都1万2,832件、2位:大阪府9,249件、3位:愛知県8,261件
〇HIV陽性だった献血件数:43件(10万件当たり0.9件)
・うち女性は1人
日本では今、毎年1,000人程度の新たなHIV感染者が報告されており、10万人以上が感染を心配して相談しています。異性間の性的接触でも感染することから、HIVは多くの国民にとって、完全に他人事とは言えないと改めて分かります。
HIVの感染経路
HIVは、体外に出るとすぐに不活化してしまう、弱いウイルスです。お風呂やタオルの共用で感染したという報告は、今のところありません。HIVは主に、感染者の血液、精液、膣分泌液、母乳に多く含まれます。一方、唾液、涙、尿などの体液には、感染が成立する程の量のウイルスは含まれていません。感染した体液は、傷のない健康な皮膚に触れても、そこから感染はしません。傷のある皮膚や、粘膜(腸管、膣、口腔内など)に直接触れた場合、感染の可能性が出てきます。したがって、主な感染経路は「性行為」「血液感染」「母子感染」の3つとなっています。
性行為による感染
前章で示したように、2017年の新たなHIV感染者976人のうち、異性・同性合わせて858人(88%)が性的接触による感染で、感染経路としてはダントツの1位でした。女性は膣粘膜、男性は亀頭の粘膜の細かい傷から、それぞれ精液や膣分泌液に含まれるHIVが侵入することで感染すると分かっています。また、男性の同性間での性行為においては、腸管粘膜から精液中のHIVが侵入します。腸管粘膜は傷つきやすく、異性間の性交より感染リスクが高いとされています。実際、同性間での性的接触による新たな感染者は、異性間に比べて5倍近くなっています(前章参照)。
コンドームを正しく使用して、粘液同士が直接接触しないようにすることが、感染予防に有効です。
血液感染
血液感染は、HIV感染者の血液が、直接他の人の血管内に侵入しなければ起こりません。したがって、血液感染は以下のような場合に起こり得ます。
1) 医療現場における針刺し事故
2) 注射器や注射針の共用による麻薬の回し打ち
3) 輸血や臓器移植※
※現在、献血された血液は全て、日本赤十字社で厳格なHIV検査を実施しているため、HIV感染血液が輸血に使われる可能性は、極めて低いと言えます。
母子感染
母子感染の経路は、「胎内での感染」「産道通過時の感染」「母乳からの感染」の3つが挙げられます。日本では、妊娠初期にHIV検査を実施し、陽性であれば妊娠中に抗HIV治療を受けます。また、抗HIV薬を点滴しながら予定帝王切開で出産し、出生児にも予防的に抗HIV薬を投与します。さらに、母乳は飲ませません。こうした対策により、現在母子感染率は0.5%未満に抑えられています。最新の公開情報である、2017年の母子感染報告数は3件(0.3%)でした。
HIV感染の経過
「HIVに感染しているだけではエイズとは言わない」と最初にお伝えしましたが、エイズを発症するまでは完全に無症状というわけでもありません。治療を行わなかった場合の感染の経過は、下のグラフのようになります。青い線で示されている、CD4陽性リンパ球(CD4陽性T細胞)は、HIVが感染して、壊してしまう免疫細胞です。赤い線で示されている、HIV RNA量は、ウイルスの量を反映しています。両者の増減のバランス変化により、感染の自然経過は「感染初期(急性期)」「無症候期」「エイズ発症期」の3期に分けられます。
1)感染初期(急性期)
グラフを見ると分かるように、HIVに感染した後、急激にHIVが増えて、CD4陽性リンパ球が減る時期があります。これは、感染後2、3週間後に当たります。この時期に、症状を自覚しない人もいますが、50~90%の人には、初期症状が出現します。初期症状は、インフルエンザウイルス感染に似た症状(発熱、疲労感、のどの痛み、筋肉痛、リンパ節の腫れ、頭痛、嘔吐、皮膚の発疹など)で、軽い人から重い人までさまざまです。初期症状は、数日から10週間程度続きますが、多くの人は、自身の免疫の働き(主にCD4陽性細胞以外の免疫細胞の働き)で、自然に症状が軽快します。上のグラフで言うと、CD4陽性リンパ球数が復活し、急増した後に激減したHIV RNAがそれを下回った頃に当たります。
この時期に、HIV感染の診断がついた人は、その後の治療や経過が圧倒的に有利になります。「もしかして…」と思ったら、すぐに医師に感染の可能性を伝え、検査を受けることが大変重要だと言えます。
2)無症候期
初期症状が消えた後もさらにウイルスは減少しますが、体から完全に排除されるわけではなく、上のグラフで「セットポイント」と書かれた、一定のレベルを保つようになります。この時期は、症状が現れないので「無症候期」と言われます。一方でこの時期は、毎日100億個くらい増えるウイルスと、それをやっつける免疫細胞とのせめぎ合いの時期なのです。そのため、治療をしなければ、ウイルスと戦う免疫細胞は徐々に減っていき、やがてエイズ発症期に移行します。無症候期は、数年から10年以上続く人もいますが、感染後、短期間でエイズを発症する人もいます。
3)エイズ発症期
健康ならば1mLの血液中に、70万~150万個存在するTリンパ球が、20万個を切ると、免疫不全となり、エイズの発症に至ります。さらに、5万個を切ると、普通の免疫状態では見られない日和見感染症(サイトメガロウイルス感染症など)や悪性腫瘍を発症します。また、下痢や明らかな衰弱がみられるようになります。具体的なエイズの指標疾患は、前章でお示しした通りです。
HIV感染の経過
現在は、HIVの治療薬を指示通り服薬すれば、ウイルスの増殖を抑え込むことができ、エイズに至ることはほとんどなくなりました。一方で、前章の「日本の状況」でも触れましたが、厚生労働省エイズ動向委員会の、2017年の「発生動向の分析結果」によると、エイズを発症して初めてHIV感染が発覚した人は、感染者全体の約3割でした。エイズを発症してから治療を開始した場合、発症前からの治療に比べて、明らかに効果が劣ります。また、エイズを発症しても治療を行わなかった場合には、約2年で死に至ります。そのため、感染の可能性が少しでもあると思ったら、すぐに検査を受け、陽性と診断されたらただちに適切な治療を始めることが、自身のHIV感染症の予後のためにも、社会へのHIV感染症の拡大を抑えるためにも、とても重要であると言えます。それでは、HIV検査の具体的なことについて、見ていってみましょう。
HIV検査を受けられる場所
HIV検査は、全国のほとんどの保健所およびその支所で、無料・匿名で受けられます。自分が住んでいる自治体以外の保健所でも、検査を受けることができます。また、自治体が開設している、HIVの特設検査施設でも、無料・匿名で受けられます。医療機関でもHIV検査を希望すれば受けることができます。その場合は有料で、自費診療となる場合には、およそ5000円から1万円ほどかかります。
HIV検査は、施設によって検査日時が異なる上、予約が必要な場合もあるので、事前に確認をしておきましょう。厚生労働省科学研究費補助金エイズ対策政策研究事業「HIV検査受検勧奨に関する研究」が提供する、「HIV検査相談マップ」では、希望の条件でHIV検査が受けられる機関を検索することができます。
HIV検査の流れ
HIV検査では、5mLほど採血をし、血液検査を行います。最初に、HIVに感染している可能性があるかどうかの「スクリーニング検査」を行います。スクリーニング検査では、HIVに対する抗体(免疫細胞がHIVを認識して作るタンパク質)、または、抗体と同時にHIV抗原(ウイルスの一部)が検出されるかどうかを調べます。そこで陰性であれば、「HIVに感染していない」と判断されます。陽性であった場合、引き続き「確認検査」を実施します。確認検査では、HIVに対する抗体が作られているかを、スクリーニング検査とは別の、もっと正確性の高い方法で調べたり、HIVの遺伝子が検出されるかどうかを調べたりします。確認検査でも陽性となった場合に、「HIVに感染している」と判断されます。
HIV検査には、「通常検査」と「即日(迅速)検査」の2通りがあります。
通常検査:従来の検査手法を用いた検査で、結果は検査当日には出ません。一次検査で陽性だった場合、二次検査(確認検査)を行います。陰性でも陽性でも、結果は1~2週間ほどで出ます。実際は感染していなかったのに、通常のスクリーニング検査で陽性となり確認検査に回る人(偽陽性率)の割合は、0.3%程度とされています。
即日検査:迅速法(クロマト法)でスクリーニング検査を行うため、陰性の場合には最短で30分後に結果が分かります。しかし、陰性と判断できなかった場合には、確認検査が必要となるので、結果は1~2週間後に分かることとなります。実際は感染していなかったのに、迅速検査で陽性となり確認検査に回る人(偽陽性率)の割合は、1%程度とされています。
検査が陰性でも感染している可能性
HIVに感染した後、免疫細胞はウイルスを認識して、戦うために抗体を作ります。HIV検査では、この抗体が出来ているかどうかを調べます。しかし感染後、HIVに対する抗体が、血液中に検出されるようになるまでには4週間程度かかります。したがって、感染から4週間以内に抗体検査を受けた場合には、感染していても陰性になる場合があります。この時期を、感染の「ウインドウ期」と言います。
感染の機会から1か月後以降の抗体検査で陽性であれば、感染の可能性が高いと言えます。また、PCR法という、HIVの遺伝子が存在するかどうかを調べる手法で検査した場合には、感染の機会の2, 3週間後以降の陽性で感染の可能性が高いと言えます。
検査で陽性になる時期には個人差がありますが、感染の機会から3か月以降の検査で陰性だった場合、まず感染していないと判断できます。検査で陰性でも、下の図を参考にして、タイミング的に心配だった場合には、感染の機会から3か月後に当たるタイミングで再度検査を受けると安心でしょう。
また、感染していないと判明した場合、自分のためにも、周りの人たちのためにも、その後の生活で、感染の危険がある行為は絶対に避けましょう。
ネット販売されているHIV自己検査キットについて
現在、厚生労働大臣が性能や安全性を審査し、流通を認めたHIVの自己検査キットは存在しません。品質保証もされていない、偽物である可能性も否定しきれない、そのようなキットをインターネットで購入して自分で検査をし、気になる結果が出てしまった場合、その後のカウンセリング体制も整っていません。
一方で、主にインターネットで検査キットを購入し、自分で採取した血液を検査機関に送付して検査を受ける「郵送検査」があります。こちらは判定するのが専門の検査機関なので、自己検査とは区別されますが、自己採血であるため、正しく採血が出来ていない可能性も否定できません。また、郵送検査で行われるのは、スクリーニング検査です。陰性でなかった場合には、結局、検査を行っている場所へ出向き、確認検査を受ける必要があります。
日本では、保健所等で信頼できる検査が無料で、匿名で受けられます。その後の相談体制も整っています。自分のためにも、周りの人たちのためにも、最初から信頼できる検査を受けることを、おすすめします。
現在日本で行われているHIV治療
正しく「飲み続ける」ことが重要
ここまででお伝えしてきたように、HIVは早期発見、早期治療開始が、自分のためにも、周りの人たちのためにも大変重要です。現在日本で行われている標準的な治療は、「抗レトロウイルス療法(ART)」です。これは、抗HIV薬を飲み続けることにより、体内でHIVが増殖するのを強力に抑え、免疫力を保つ治療法です。ARTを正しく続ければ、エイズを発症しないで長い期間生きられるようになりました。一方で、ARTにより、体内のHIVが全て駆逐されるまでには、平均73.4年かかると推定されています。つまり、今のところ、HIV治療は生涯続くことになります。
毎日忘れずに薬を飲み続けるのは、簡単ではありません。しかし、途中で勝手に服薬を中止すると、再びウイルスは体内で爆発的に増殖を始めます。また、飲んだり飲まなかったりを繰り返すと、HIVが治療薬に対して「耐性」を獲得し、薬が効かなくなってしまう場合もあります。自分の生活リズムに服薬を組み込むなどして、忘れずに飲み続けることが、治療失敗にならないためのポイントと言えます。
抗HIV薬の種類
現在日本で承認され、治療に使われている抗HIV薬は、次の5種類です。
- ヌクレオシド/ヌクレオチド系逆転写酵素阻害剤(NRTI)
ウイルスが、感染した細胞のDNAに潜り込む準備段階で働く酵素を邪魔する薬です。DNAを構成する「核酸」に似た形をしているので、間違って取り込まれ、ウイルスの増殖をストップします。 - 非ヌクレオシド/ヌクレオチド系逆転写酵素阻害剤(NNRTI)
1)と同じ酵素を邪魔する薬ですが、作用のメカニズムが異なるため、区別されています。 - プロテアーゼ阻害剤(PI)
細胞内で作られた、新たなウイルスが完成するために働く酵素を邪魔する薬です。 - インテグラーゼ阻害剤(INSTI)
ウイルスが、感染した細胞のDNAに潜り込むときに働く酵素を邪魔する薬です。 - 侵入阻止薬(CCR5阻害薬)
ウイルスが、次のCD4陽性T細胞に侵入するのを邪魔する薬です。
治療では、この5種類の薬の中から、担当の医師が、その人に最適な組み合わせとして選んで処方したものを、指示通りに服用します。複数の種類が1錠に含まれた合剤もあり、内服のしやすさに貢献しています。
抗HIV薬の副作用
開発初期の薬に比べ、近年開発された抗HIV薬の副作用の頻度は、格段に減少しました。しかし、軽い症状も含めると、「どの組み合わせで治療薬を飲んでも何らかの副作用が生じる」のが現状です。各薬に共通して、比較的起こりやすい副作用は、悪心、下痢、頭痛です。担当の医師は、その人ごとに臨床症状、検査所見、性格、職業、体質を考慮して、なるべく副作用が強く出ない薬を選んでいます。
副作用に対する不安がある人は、治療を開始する前に、医師によく相談しましょう。仕事がある人は、仕事に差支えが生じないように、休みの日や、比較的忙しくない時期に服用を開始するのも一つの工夫となります。治療を開始して、副作用が強いと感じた場合には、担当医に相談しましょう。
HIVの治療費
生涯、毎日薬を飲み続けると言っても、治療にかかる医療費は一体どれくらいかかるのでしょうか。
目安としては、再診、検査、薬の処方を合わせて、1か月に20万円を超える医療費がかかります。健康保険の自己負担を適用すると、その3割なので、7万円程度となりますが、それでもまだ高額です。
しかし、日本には、国民が継続して医療を受け続けられるために、健康保険に加えて、「自立支援医療」「福祉医療費助成制度」など、さまざまな医療費の助成制度があります。また、HIV陽性者は、一定の基準を満たした場合、障がい者認定を受けることができます。
医療費を負担し切れないという理由で治療を断念せず、まずは医療機関のソーシャルワーカーなどに相談してみましょう。
- この記事を読んだ人は他にこんな記事も読んでいます。
掲載されている記事や写真などの無断転載を禁じます。