診断と治療法選択の考え方
[診断と治療法の決定] 2014年9月01日 [月]
腰椎椎間板ヘルニアと診断がついたら、緊急手術が必要な症状の見極めが重要です。それ以外は、保存療法で経過をみるのが基本です。
ていねいな問診で痛みの背景、程度、特徴を探る
 外来診察室前にて
外来診察室前にて 実際に受診した患者さんをみていると、ぎっくり腰のような激しい痛みを除き、腰痛だけで来院する人はほとんどいません。多くの場合、やけつくような脚の痛みやしびれ、腰と離れたももの裏側からお尻にかけての痛み、脚に力が入らず足首が持ち上がらないといったことを心配して受診されます。
腰部脊柱管狭窄症や腰椎椎間板ヘルニアをはじめとする、背骨の変性によって生じるいくつかの腰椎の異常には、それぞれ特徴的な症状はみられるものの、多くの症状はかなり似通っています。
そこで、初診では、背骨の変性によって生じた腰椎の状態がどのようなものかを考慮しながら、診察を進めていくことになります。診断までの大きな流れとしては、視診、問診、運動・感覚・反射などを確認する各種検査・テスト、X線です。
| 前屈する | X線画像 | 年齢 | |
|---|---|---|---|
| 腰椎椎間板ヘルニア | 痛みが出る | ヘルニアは映らない | 青壮年に多い |
| 腰部脊柱管狭窄症 | 痛みやしびれがおさまる | 脊柱管の狭窄がみられる | 高齢者に多い |
| ・腰の痛み以外に、脚の痛みやしびれはありますか |
| ・脚のどの部分に痛みやしびれがありますか |
| ・痛みやしびれはどんなときに強くなりますか。(前かがみになったり、いすに腰かけたとき、重い荷物を持ったとき、せきやくしゃみをしたときなど) |
| ・安静にじっとしていても痛みますか |
| ・脚がしびれたり、感覚が鈍くなる、脚を持ち上げにくく、歩きづらいなどの症状はありますか |
| ・尿や便がもれる、あるいは出にくいなどの症状がありますか |
まず、私たち整形外科の医師が注意するのは、患者さんが診察室に入ってくるときの姿勢や歩き方(歩容)です。患者さんは自然に痛みを避ける姿勢をとるようになるので、左右どちらかに傾いていたり、前かがみや反りぎみになっていたり、どちらかの脚を引きずるように歩いたりすることがあります。その後、改めて、痛みを誘発するテストなどを行って確認しますが、視診は、入室のときから始まっています。
次に問診を行います。痛みやしびれなどの症状はいつごろ始まったか、そのとき何か特別なことがあったか、どんな痛みか、痛みの程度はどれくらいか、どんなときに症状がひどくなるか、痛み以外にどんな症状があるかなどを細かく、ていねいに聞いていきます。もちろん生活歴(年齢、職業、趣味、スポーツ歴、喫煙の有無、家族にヘルニアを患った人がいるかなど)や既往歴(これまでにかかった病気や受けた手術など)も聞きます。
一般にヘルニアの痛みや症状の特徴とされている、表2のようなことも尋ねます。
いくつかのテストで痛みの出かた、神経障害をみる
問診が終わったら、立った姿勢で体をひねったり、前かがみになったり、うしろに反ったりしてもらい、痛みが出るか、体がスムーズに動くかなどをみます。つま先立ち、かかと立ちなどをしてもらって、筋力やバランスも確認します。
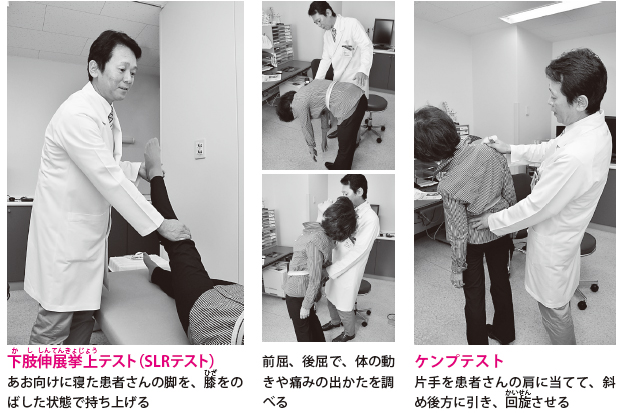
その後、痛みを誘発するテストをいくつか行い、腰椎のどの位置で神経の圧迫がおこっているのかなどを調べます。代表的なテストは、下肢伸展挙上(かししんてんきょじょう)テスト(SLRテスト)、大腿神経伸展テスト(FNSテスト)、ケンプテストの三つです。
【下肢伸展挙上テスト(SLRテスト)】
坐骨神経痛を誘発するテストです。患者さんには診察台にあお向けに寝てもらいます。膝(ひざ)をのばした状態で、脚を徐々に持ち上げていき、痛みが出るかどうかを調べます。もものうしろ側からふくらはぎやすねの外側に痛みが出れば、第4腰椎と第5腰椎の間、あるいは第5腰椎と仙骨の間に圧迫による炎症がおこっている可能性が疑われます。
【大腿神経伸展テスト(FNSテスト)】
大腿神経痛を誘発するテストです。患者さんにはうつぶせに寝てもらいます。お尻を押さえながら、膝を曲げた状態で、ももを上に引き上げます。これによって、もものつけ根や前側、すねの内側に痛みが走る場合には、上部の腰椎、第1腰椎と第2腰椎の間、第2腰椎と第3腰椎の間、第3腰椎と第4腰椎の間の神経根が障害されている可能性が考えられます。ただし、高齢者は、これらのテストで痛みが出ないことも少なくありません。
【ケンプテスト】
ヘルニアの圧迫位置を調べるテストです。立った姿勢(座った姿勢でもよい)で、医師は患者さんのうしろ側に立ち、片手を患者さんの肩、もう一方の手を腰に置き、上半身をのばしたまま斜め後方にひねるように肩を引き、そのまま回旋(かいせん)させます。これを左右とも行います。
曲げた方向と同じ側の脚に痛みやしびれが出る場合は、曲げた側の背骨のわきのほう、馬尾から分かれた神経が背骨から脚のほうへと出ていく出口(椎間孔)の近くで、ヘルニアが神経を圧迫していると考えられます。
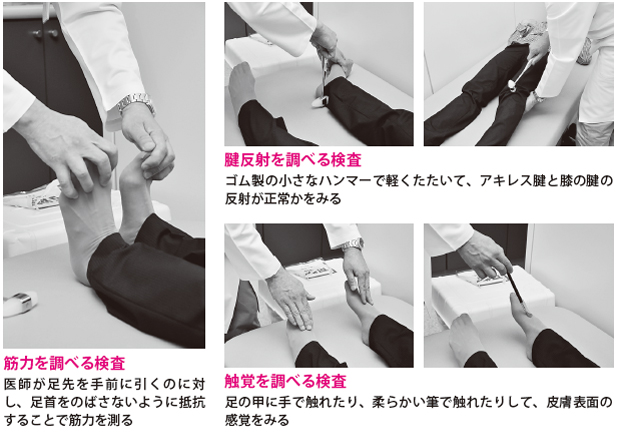
これらのテストのほか、反射神経や運動能力、感覚が損なわれていないか、腱(けん)反射、筋力テスト、知覚・触覚テスト(参照)を行って調べます。
それぞれの結果によって、どの部分の神経が障害されているかを予測できます。
初診は原則X線のみ。2週間ごとの診察で経過をみる

問診や、各種のテストで坐骨神経痛や大腿神経痛が認められたら、腰椎の変性によっておこる病気のほか、がんの転移、椎間板のう腫(しゅ)、感染症、骨折などの可能性も考えられます。
その鑑別のために画像検査を行います。われわれの施設では、初診の場合は、基本的にX線写真のみの撮影を行っています。痛みを誘発するテストの結果や患者さんの訴えに応じて、前後、側面、斜めの位置のほかに、前屈、後屈の姿勢などで撮影することもあります。
ヘルニアは椎間板という軟骨の異常なので、ヘルニアそのものはX線写真には映りません。そこで、X線写真で確認することは、腰椎の変形がどのくらいか、椎骨と椎骨の間の隙間(すきま)はどのくらいか、すべりやぐらつきがないかといった、腰部脊柱管狭窄症や腰椎変性すべり症など、ヘルニア以外の異常の特徴的な所見、腫瘍(しゅよう)や骨折の有無などです。
つまり、画像上にこれらヘルニア以外の特徴がみられない場合に、年齢も考慮し、比較的若い人であれば、ヘルニアの可能性が強く疑われることになります。
われわれの施設では、通常は、この時点で、患者さんにヘルニアの疑いが強いこと、ヘルニアという病気の特徴(3カ月前後で自然に治ることが多い)、治療方針(安静と鎮痛薬で3カ月を目安にしばらく経過をみる・保存療法)を説明し、2週間ごとに診察してもらうようにしています。
もちろん、排尿や排便に異常がみられる場合、すでに足に力が入らない、感覚が鈍いといった麻痺が現れており神経障害が進んでいる可能性が高い場合には、できるだけ早く手術を行います(24時間以内)。また、患者さんの社会的な背景、たとえば仕事の都合で安静のための休養期間がとれない、受験などの大きなイベントが控えているといった事情によっては、手術を選択します。
症状が悪化するならMRI。治療方針を見直す
2週間ごとの受診で楽になっているようであれば、薬の量や内容を見直しながら、そのまま保存療法を継続します。ただし、まれに症状が悪化する患者さんもみられます。その場合には、MRI(磁気共鳴画像法)検査を行います。MRIはX線では映らない椎間板や脊髄などを映し出すことができるため、ヘルニアを確実に診断することができ、どの腰椎間におこっているかや、ヘルニアのタイプなども確認できます。
しかし、ここでもすぐに手術を勧めることはせず、各種ブロック療法(トリガーポイント注射、硬膜外ブロック、選択的神経根ブロック)を試し、2週間ごとの受診を続けてもらい、症状の経過を確認します。特に、遊離脱出型の場合には、消える可能性が高いことを患者さんによく説明します。
それでも症状がひどくなり、患者さんが耐えられないようならば、手術を検討します。
手術法としては、ラブ法、顕微鏡下椎間板切除術、内視鏡下椎間板切除術(MED)、経皮的内視鏡下椎間板ヘルニア摘出術(PED)などがあります。傷口の大きさ、入院期間、手術後の痛みなど、それぞれの術式ごとに特徴があります。一方、患者さんごとに背景も異なり、一人ひとりにとって何がいちばんよい治療であるかは違ってきます。
それらを考慮し、患者さんとともによく相談をしながら術式を決めていきます。

渡辺 雅彦 東海大学医学部外科学系整形外科学教授
1962年神奈川県生まれ。87年慶應義塾大学医学部卒業。伊勢原協同病院、済生会中央病院、静岡赤十字病院副部長などを経て、98年慶應義塾大学医学部整形外科助手。2000年米国コネチカット州立大学Physiology & Neurobiology postdoctoral research fellowとして留学、脊髄損傷の病態と再生について研究。帰国後、02年10月より東海大学医学部外科学系整形外科学講師、06年同助教授、07年同准教授を経て、11年より現職。
(名医が語る最新・最良の治療 腰部脊柱管狭窄症・腰椎椎間板ヘルニア 平成25年2月26日初版発行)